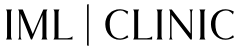¿Te has preguntado alguna vez qué es el melasma? Pues es un tipo de mancha muy común que aparece en la piel de la mujer, especialmente en el embarazo y durante el consumo de anticonceptivos orales. No obstante, sus causas no siempre están claras, por eso suele ser complicado prevenir su aparición.
Aunque su importancia es puramente estética –puesto que cualquiera de los tipos de melasma no son graves para la salud–, puede producir un alto impacto en la percepción de la propia imagen. Es, por tanto, un motivo de consulta frecuente en nuestra unidad de dermatología en IML Clinic, donde tratamos el melasma.
A pesar de ser una patología cutánea tan habitual, entre algunas pacientes sigue existiendo cierta desinformación o desconocimiento sobre aspectos clave del melasma, lo que puede generar expectativas poco realistas sobre su evolución. Por eso, hoy veremos con mayor profundidad qué es el melasma, cuáles son las posibles causas que se barajan sobre su aparición y los tipos que existen.
En este artículo encontrarás
El melasma facial es una patología crónica, ¿cuáles son sus posibles causas?
En la mayoría de los casos, el melasma es una afección crónica y recurrente. La razón por la que aparece es porque se produce un aumento de la actividad de los melanocitos, las células responsables de generar melanina (el pigmento oscuro que da color a la piel y al pelo). Esta sobreproducción de melanina se manifiesta con manchas marrones y difusas en frente, nariz, mejillas y zona peribucal.
A pesar de que el melasma se pueda tratar, no resulta extraño que con el paso del tiempo este vuelva aparecer. Por este motivo, es importante conocer algunas de sus posibles causas que suelen ser las responsables de que esto suceda:
- Embarazo: durante la gestación se producen una serie de cambios hormonales que pueden provocar la aparición del melasma en la piel. En muchos casos, las manchas se resuelven después de la gestación, por lo que estaríamos hablando de un tipo de melasma, el cloasma.
- Anticonceptivos orales: debido a la acción de la progesterona y los estrógenos, este tipo de medicamentos favorecen la aparición del melasma facial. Por lo tanto, es un riesgo que conviene conocer antes de utilizar este método anticonceptivo, dado que existen otras opciones.
- Exposición solar: si bien las anteriores causas pueden desencadenar el melasma, no siempre significa que aparezcan las manchas en la piel. Pero, el riesgo aumenta con una exposición indebida al sol, al no usar un factor de protección 50 SPF y evitar las horas en las que el sol es intenso.
Con el objetivo de determinar la causa exacta del melasma, en IML Clinic nuestros dermatólogos realizarán una historia clínica para poder saber qué es lo que puede estar desencadenando estas molestas manchas en la piel para saber la mejor forma de prevenir su aparición en el futuro, y a corto y largo plazo.
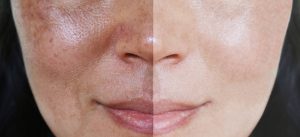
El melasma se puede controlar: los tipos más fáciles y difíciles de tratar
Si bien ya sabes qué es el melasma, también debes tener claro que es una afección crónica, la buena noticia es que el melasma se puede controlar. No obstante, es importante conocer los tipos de melasma que existen:
- Melasma epidérmico: es el que todos conocemos con una coloración marrón oscuro, y que afectan a la parte más superficial de la piel. Son las más sencillas de tratar, con muy buenos resultados.
- Melasma dérmico: afecta a la capa profunda de la dermis con una coloración marrón más clara y también algo azulada, que se observa al analizar la mancha con dermatoscopía.
¡Cuidado! Algunos remedios caseros podrían empeorar el melasma
En internet y en las redes sociales es fácil encontrar todo tipo de remedios caseros para tratar el melasma. Sin embargo, en la mayoría de los casos o bien no existen estudios científicos que respalden dichas afirmaciones o bien es un contenido poco preciso cuya ejecución podría provocar efectos adversos.
El agua oxigenada, el limón o el bicarbonato, por poner algunos ejemplos, pueden producir irritaciones o alterar el pH de la piel, lo que podría empeorar la pigmentación cutánea y causar daños importantes en el cutis.
Los dermatólogos de IML Clinic te recomiendan acudir a fuentes fiables sobre qué es el melasma cuyos autores puedan demostrar su calificación profesional. Por ejemplo, mediante el número de colegiado o su vinculación a centros médicos autorizados por las Autoridades Sanitarias. Así que, si tienes dudas, consulta siempre con un dermatólogo. En nuestro centro te esperamos para analizar tu caso particular y ofrecerte todas las opciones que tenemos disponibles.